Профилактика эхинококкоза
Эхинококкозы — гельминтозы, про¬являющиеся у человека в двух клинических формах - однокамер¬ный (гидатидозный) эхинококкоз и альвеолярный (многокамерный) эхинококкоз. Клинически протекают по типу объемных процессов в печени, легких, головном мозге, сердце и костях. В ряде случаев возможен инфильтрирующий рост и развитие метастазов.
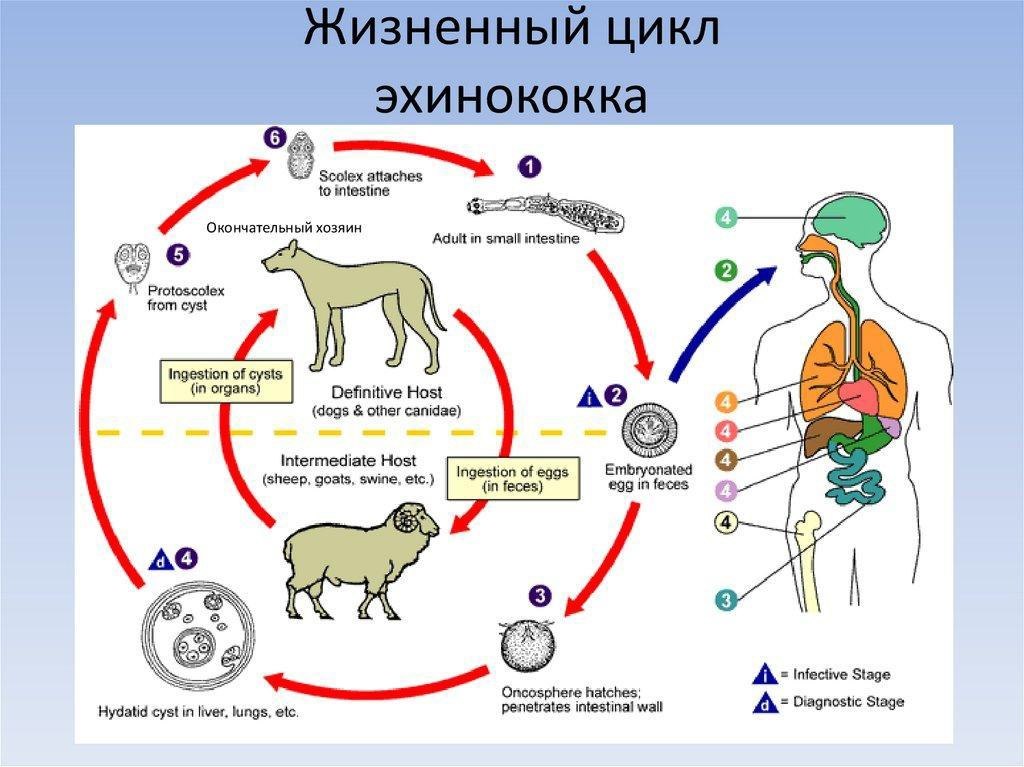
Возбудители — ленточные гельминты Еchinococcusgranulosus (гидатидозный эхинококкоз), или эхинококк и Е. multilocularis (альвеолярный эхинококкоз), или альвеококк (альвеококкоз).
Развитие эхинококка и альвеококка происходит с участием двух хозяев — окон¬чательного, в кишечнике которого обитают взрослые гельминты, и промежуточ¬ного, содержащего личинки. Яйца гельминтов высокоустойчивы во внешней среде, могут выдерживать высушивание и воздействие низких темпера¬тур. В зависимости от влажности почвы они могут оставаться жизнеспособными от 3 дней до 1 года.
Окончательный хозяин эхинококка на терри¬тории России — собаки (основной хозяин) и волки, реже — шакалы и лисы; про¬межуточные — различные травоядные и всеядные копытные животные, в том числе основные виды сельскохозяйственных животных (овцы, козы, крупный рогатый скот, свиньи, лошади, ослы и др.), а также дикие парнокопытные — оле¬ни, лоси.
Заражение промежуточных хозяев происходит в результате проглатывания яиц или зрелых члеников. Окон¬чательные хозяева начинают выделять яйца гельминта в окружающую среду че¬рез 4—12 нед после заражения. Зараженное животное может оставаться источни¬ком возбудителя до 2—3 лет. Человек служит промежуточным хозяином для эхинококка и альвеококка и эпидемиологической опасности не представляет.
Механизм передачи возбудителя — фекально-оральный, пути передачи — пи-щевой, водный, бытовой. Заражение человека происходит через овощи, фрукты, руки, загрязнённые яйцами возбудителя. Важную роль играет постоянное обще¬ние с больными собаками или другими животными, на шерсти и языке которых могут находиться яйца и членики эхинококка. Заражение альвеококком проис¬ходит примерно в тех же условиях. Естественная восприимчивость людей высокая.
Эхинококкоз широко распространён во всём мире, поражённость населения более высока в районах с развитым паст¬бищным животноводством. Чаще болеют пастухи, звероводы, охотники и другие лица, имеющие постоянный контакт с окончательными хозяевами эхи¬нококка.
На территории России эхинококкоз наиболее распространен в тех республиках и областях, где развито животноводство, главным образом овцеводство – Северном Кавказе, Башкортостане, Татарстане, Ставропольском, Краснодарском, Алтайском, Красноярском, Хабаровском краях, Волгоградской, Самарской, Ростовской, Оренбургской, Челябинской, Томской, Омской, Камчатской, Магаданской, Амурской областях и Чукотском автономном округе. Болеют в основном люди в возрасте 20-40 лет.
Клинические проявления заболевания:
Степень его тяжести и исход во мно¬гом зависят от локализации кист, их количества в пораженном органе и размеров. Вокруг кист в результате реакции тканей хозяина образуются плотные фиброз¬ные капсулы. При гидатидозном эхинококкозе однокамерные кисты сдавливают окружающие ткани, а при альвеолярном (альвеококкозе) многокамерные кисты инфильтрируют их. В пораженных органах развиваются дистрофические измене¬ния, атрофия паренхимы и склерозирование стромы. Развитие кист в печени в ряде случаев приводит к сдавлению желчных протоков, в легких — к развитию пневмосклероза и ателектазов, в костях - к их переломам.
В большинстве случаев клинические признаки заболевания развиваются по-степенно, иногда они появляются через много лет после заражения. Это объяс¬няет медленный рост эхинококковых кист и их локализация. Наиболее часто встречают гидатидозную форму эхинококкоза с поражением печени и легких.
Предполагать эхинококкоз позволяют клинические проявления (опухолевидное, медленно растущее образование в печени, лёгких или других органах) и эпидемиологические данные.
Основу лабораторной диагностики составляют серологические и иммуноло-гические методы. Рентгенологические методы обследования, УЗИ, КТ и МРТ позволяют оценить характер и распространённость процесса.
Система профилактических мероприятий
Группы риска заражения возбудителем эхинококкозов (охотники, чабаны, оленеводы, пастухи, работники звероферм, животноводческих хозяйств, зоопарков, заготовителей пушнины, работники меховых мастерских, ветеринарные работники, лица, занятые отловом собак, владельцы собак, работники заповедников, заказников, лесничеств, сборщики и закупщики грибов, ягод, а также члены их семей) при проведении профилактических и периодических медицинских осмотров, диспансеризации подлежат обследованию на эхинококкозы.
Организация профилактических мероприятий при эхинококкозе включает:
- предупреждение заражения человека, сельскохозяйственных жи¬вотных, собак, диких плотоядных;
- санитарное просвещение;
- взаимную информацию медицинских и ветеринарных организа¬ций;
- регулярное лабораторное обследование угрожаемого контингента (животноводов, звероводов, охотников и членов их семей) с целью раннего выявления заболеваний.
Меры по предупреждению заражения человека:
1. В течение года профилактическая дегельминтизация служебных собак проводится в период с декабря по апрель каждые 45 дней, с мая по ноябрь – через каждые 30 дней. Остальных собак дегель¬минтизируют раз в квартал. Эти мероприятия нужно проводить и в отношении личных собак.
2. Охрана собак от заражения. Для предупреждения заражения со¬бак эхинококкозом необходимо строго соблюдать правила убоя сельскохозяйственных животных, ветеринарно-санитарной экс¬пертизы мяса и уничтожения пораженных органов.
3. Личная профилактика. В целях личной профилактики следует избегать тесного контакта с собаками и не допускать игр детей с ними. Необходимо тщательно соблюдать правила личной гигие¬ны при контакте с потенциально опасными объектами окружаю¬щей среды.
Источник: https://vk.com/wall-205548752_243
Пост
№5365, опубликован
14 июл 2023
интересно
не интересно
интересно / не интересно